- Дренирование сальниковой сумки внебрюшинный способ
- Операции при опухолях поджелудочной железы.
- Дренирование сальниковой сумки внебрюшинный способ
- 8.3.5. Поперечный доступ
- 8.4. Техника хирургических операций на поджелудочной железе в фазе токсемии
- 8.4.1. Дренирование сальниковой сумки (рис. 33)
- 8.4.2. Оментопанкреатопексия (рис. 34)
- 8.4.3. Абдоминизация поджелудочной железы
- Способ дренирования сальниковой сумки при панкреонекрозе
Дренирование сальниковой сумки внебрюшинный способ
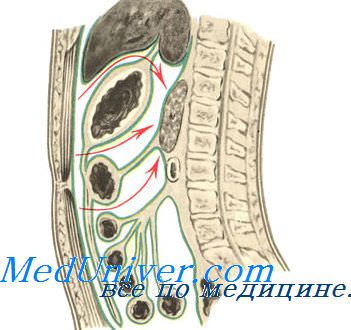
Хирургическое лечение острых панкреатитов остаётся сложным. Методы оперативного лечения острых панкреатитов условно делят на радикальные (частичная или полная панкреатэктомия) или паллиативные (некрсеквестрэктомия из поджелудочной железы и окружающих тканей, многочисленные способы дренирования сальниковой сумки, брюшной полости, клетчатки забрюшинного пространства на фоне активной консервативной терапии). В настоящее время предпочтение отдают второй группе операций.
Дренирование сальниковой сумки наиболее удобно проводить через желудочно-ободочную связку в её бессосудистом участке. Для создания хорошего оттока экссудата из сальниковой сумки и предотвращения распространения гнойного процесса на другие участки брюшинной полости создают бурсооментостому: постоянный свищ сальниковой сумки. Для этого к париетальной брюшине подшивают края желудочно-ободочной связки.
Если войти в сальниковую сумку через желудочно-ободочную связку по каким-либо причинам невозможно, применяют доступ через брыжейку поперечной ободочной кишки, а при опущенном желудке с растянутыми связками малого сальника возможен доступ выше малой кривизны желудка.
При инфицировании забрюшинной клетчатки применяют внебрюшинные косые поясничные (люмботомические) разрезы, которые позволяют создать отток гнойного экссудата и предотвратить распространение гнойного процесса на брюшинную полость. В то же время массивные мышечные слои стенки брюшной полости со стороны поясничной области создают возможность тяжёлого нагноения мягких тканей раны.
В последнее время с успехом стали применять эндоскопическое (лапароскопическое) введение дренажей как в сальниковую сумку, так и в забрюшинное пространство. Преимущества такого способа очевидны: вместо широких травматичных разрезов с большой вероятностью нагноения операционной раны дренажные трубки выподят через практически точечные отверстия в брюшной стенке. Следует ожидать, что по мере широкого оснащения больниц видеоэндоскопической техникой такие виды операций будут применяться значительно чаще.
Операции при опухолях поджелудочной железы.
Онкологические заболевания поджелудочной железы, особенно её головки, требуют выполнения чрезвычайно сложных операций с удалением не только поджелудочной железы, но и двенадцатиперстной кишки (панкреатодуоденэктомия). Такая операция неизбежно сопровождается гастроеюностомией, холедохоеюностомией и несколькими энтероэнтероанастомозами.
Источник
Дренирование сальниковой сумки внебрюшинный способ
Хирургическое лечение в стадии токсемии и парапанкреатического инфильтрата у больных пожилого и старческого возраста следует считать тактической ошибкой.
Особое внимание хирургов в настоящее время направлено на ситуации, когда первичная консервативная терапия панкреонекроза не приводит к желаемому результату и сопровождается ухудшением состояния больных. Предлагаемое при этом хирургическое лечение (лапаротомия) у лиц преклонного возраста приводит к летальному исходу в 100% случаев.
Несмотря на успехи в анестезиологии и реаниматологии, активную хирургическую тактику при стерильном панкреонекрозе даже при органосохраняющих вмешательствах у соматически отягощенных больных следует считать неоправданной. Исключение составляют вынужденные операции, показанием к которым служат аррозивные внутрибрюшные, профузные желудочно-кишечные кровотечения и гнойный перитонит.
При верификации инфицированного панкреонекроза и формировании гнойных очагов, гнойного перитонита показания к хирургическому лечению становятся абсолютными, а проводимый комплекс лечебных мероприятий до операции служит подготовкой к хирургическому вмешательству.
К ним следует отнести малоинвазивные вмешательства (пункционные и дренирующие), открытые операции и сочетанное лечение. При пункционных вмешательствах используется местная анестезия и внутривенный наркоз. Для обширных ревизий (лапаротомии, люмботомии) требуется, как правило, эндотрахеальный наркоз.
Доступ и объем хирургического вмешательства определяются распространенностью гнойного процесса и его характером (инфицированная киста, абсцесс, флегмона клетчаточных пространств). Чрезвычайно важно определение топической диагностики очага на основании комплексного обследования.
В настоящее время основными хирургическими доступами при лечении инфицированного панкреонекроза считаются срединная лапаротомия, мини-лапаротомия, внебрюшинный (люмботомия) и двухподреберный доступы.
Срединная лапаротомия и трансректальные доступы, как правило, используются в экстренных ситуациях.
Срединная мини-лапаротомия применяется для доступа к сальниковой сумке, через желудочно-ободочную связку и для формирования оментобурсостомы путем подшивания краев lig. gastrocolicum к брюшной стенке.
Оментобурсостомия дает возможность осуществлять динамический контроль состояния поджелудочной железы и парапанкреатической клетчатки. Данный вид оперативного вмешательства целесообразно применять при локализованном поражении парапанкреатическои клетчатки и очагах, расположенных в пределах сальниковой сумки.
При локализованном поражении забрюшинной клетчатки оправданы внебрюшинные доступы: люмботомия и передне-боковой. При массивном инфицировании забрюшинной клетчатки оправдан двухподреберный внутрибрюшинный доступ с мобилизацией ободочной кишки, обеспечивающий широкий доступ к поджелудочной железе и клетчаточным пространствам. При жидкостных очагах различной локализации у больных пожилого и старческого возраста оправдано использование дренирующих манипуляций, проводимых под визуальным ультразвуковым контролем.
При кистах и абсцессах данная методика позволяет достичь весьма обнадеживающих результатов.
В настоящее время пункционное дренирование может быть окончательным вариантом лечения, а при его неэффективности становится первым этапом санации последующей операцией. В этом случае эвакуация жидкого гноя способствует уменьшению интоксикации, после чего операция у соматически отягощенных пациентов производится в более благоприятных клинических условиях.
При чрескожном дренировании предпочтителен внебрюшинный (транслюмбальный) доступ к очагу. После установления дренажа проводится рентгенологическая фистулография для оценки распространенности поражения, выявления кишечных и панкреатических свищей.
Помимо внебрюшинного доступа визуальный контроль позволяет направленно провести пункционное дренирование по оптимальной траектории.
Пункционное дренирование инфицированных очагов не приемлемо при апостематозном поражении поджелудочной железы и забрюшинной клетчатки.
При наличии секвестров в очаге у больных пожилого и старческого возраста может быть использована методика чресфистульной эндоскопической санации. Для обеспечения доступа производится либо бужирование дренажного канала, либо разрез по ходу дренажной трубки.
Окончательный этап этого варианта хирургического лечения — санация с помощью холедохоскопа и лапароскопа. При этом удаляются подвижные секвестры и нежизнеспособные ткани.
Лечебная видеоскопия может быть с успехом использована для динамической санации, ревизии очагов в послеоперационном периоде, в том числе после оментобурсостомии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
8.3.5. Поперечный доступ
Поперечный доступ в экстренной хирургии панкреатитов не получил применения, так как, обеспечивая оптимальные условия для манипуля ции на поджелудочной железе и желчных путях, он не позволяет дренировать забрюшинную клетчатку.
8.4. Техника хирургических операций на поджелудочной железе в фазе токсемии
В фазе токсемии выполняются следующие хирургические вмешательства: дренирование сальниковой сумки, оментопанкреатопексия, абдоми-мизация поджелудочной железы, резекция железы.
8.4.1. Дренирование сальниковой сумки (рис. 33)
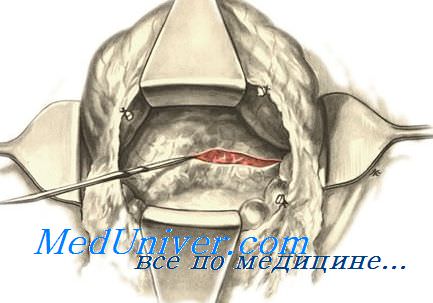
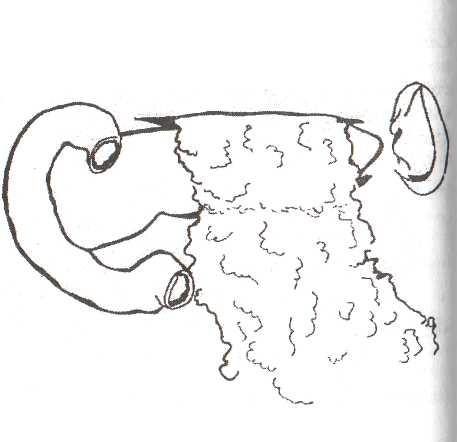
Показания: геморрагический или жировой панкреонекроз с выпотом в сальниковой сумке, обнаруженный при диагностической лапаротомии. Доступ: верхнесрединная лапаротомия. После ревизии брюшной по-пости широко вскрывают желудочно-ободочную связку, осматривают поджелудочную железу от головки до хвоста, оценивают изменения на поверхности железы. Вводят 0,25% раствор новокаина с ингибиторами или цитостатиками в окружающую клетчатку поджелудочной железы. сальниковую сумку осушают. Через отдельные разрезы в желудочно-ободочной связке в области головки и хвоста железы вводят один толстый дренаж с дополнительными отверстиями. Дренаж укладывают на тело поджелудочной железы. Могут быть использованы два «встречных» дренажа. Листки рассеченной связки сшивают. Дренажи выводят из брюшной полости через отдельные разрезы в правом и левом подреберьях. Брюшную стенку послойно ушивают наглухо.
Рис. 33. Схема дренирования сальниковой сумки (Шалимов С.А., 1990).
а — рассечение желудочно-ободочной связки; б — фиксация желудочно-ободочной связки и большого сальника; в — законченный вид операции
8.4.2. Оментопанкреатопексия (рис. 34)
Показания: панкреонекроз, обнаруженный при диагностической лапа-ротомии.
Доступ: верхнесрединная лапаротомия.
По вскрытии и ревизии брюшной полости широко вскрывают желу-дочно-ободочную связку, осматривают поджелудочную железу. Производят новокаиновую блокаду из трех точек: корня брыжейки поперечной ободочной кишки, клетчатки в области двенадцатиперстной кишки и хвоста железы. Прядь большого сальника проводят через отверстие в желудочно-ободочной связке и фиксируют отдельными швами к листку брюшины у верхнего и нижнего краев поджелудочной железы. Окно в связке ушивают отдельными швами.
Рис. 34. Оментопанкреатопексия
Микроирригатор вводят через отверстие в малом сальнике. Дополнительно могут быть установлены дренажи для проведения перитонеально-го диализа.
Цель вмешательства — отграничить поджелудочную железу от за у брюшинной клетчатки.
Брюшная стенка ушивается послойно.
8.4.3. Абдоминизация поджелудочной железы
Обоснование и показания: операция позволяет отграничить первичный патологический очаг в поджелудочной железе от прилегающих органов и тканей, осуществить механическую и биологическую защиту забрюшинной клетчатки от воздействия панкреатического сока и токсинов Изолируются солнечное сплетение и нервные волокна забрюшинной клетчатки. Предотвращается всасывание ферментов и продуктов распада из клетчатки, обильно снабженной лимфатическими и кровеносными сосудами. Сохраняется поджелудочная железа. Может быть выполнена как при геморрагическом, так и при жировом панкреонекрозе.
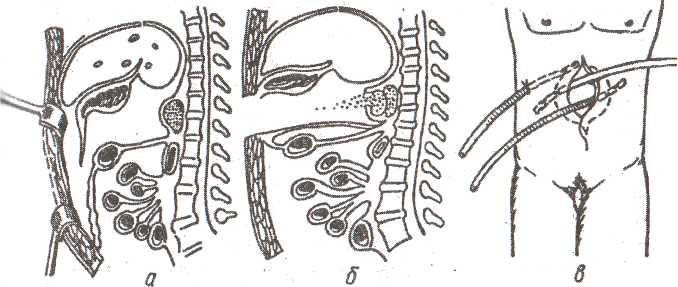
После верхнесрединной лапаротомии широко рассекают желудочно-ободочную связку, ревизуют поджелудочную железу и парапанкреа-тическую клетчатку. Париетальную брюшину рассекают вдоль нижнего края поджелудочной железы.
Под железу подводят пальцы и выделяют ее заднюю поверхность из шбрюшинной клетчатки до перешейка. Затем приподнимают брюшину у верхнего края железы и рассекают ее под контролем зрения. После рассечения брюшины производят мобилизацию поджелудочной железы, которая остается фиксированной только в области головки и хвоста.
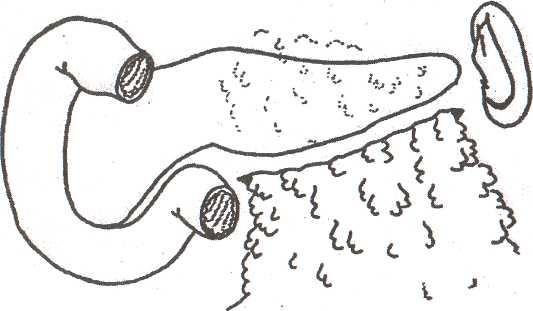
Свободный конец большого сальника вводят через разрез вдоль нижнего края, проводят его под железой, выводят вдоль верхнего края и укладывают на переднюю поверхность железы (рис. 35).
Рис. 35. Подведение большого сальника за поджелудочную железу (Козлов В.А.,1988)
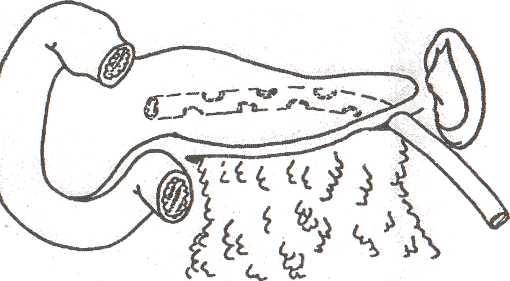
Вдоль нижнего края поджелудочной железы между сальником и нижней поверхностью укладывают дренажную трубку с боковыми отверстиями и выводят ее через отдельный разрез в поясничной области слева (рис. 36). Если сальник по каким-то причинам невозможно использовать, ограничиваются выделением железы, введением дренажной трубки под железой в забрюшинной клетчатке.
Рис. 36. Подведение большого сальника за железу в сочетании с дренированием
При локализации некроза в области головки железы двенадцатиперстную кишку мобилизуют по Кохеру. Большой сальник рассекают на две части: правую часть подводят под головку железы, левую — под хвост и тело. Подводят дренажную трубку. При необходимости выполняется дренирование брюшной полости, декомпрессивная холецистостома. Брюшная стенка послойно ушивается.
При мобилизации задней поверхности железы возможно кровотечение из сосудов забрюшинной клетчатки, селезеночной вены. Кровотечение останавливают путем прошивания сосуда или тампонады. По данным B.C. Савельева и соавт. (1983), из 23 оперированных подобным методом, выздоровели 19 больных. Из них у 15 в отдаленные сроки не обнаружено признаков хронического панкреатита. В.А. Козлов (1988) сообщил о 33,8% летальных исходов после операции абдоминизации поджелудочной железы (всего оперировано 68 больных). Таким образом, летальность при абдоминизации железы превышает таковую при консервативном лечении.
Оментопанкреатопексия и абдоминизация поджелудочной железы не останавливают течение процесса в ацинусах. Данные вмешательства расчитаны на защиту забрюшинной клетчатки от агрессивного воздействия панкреатического сока и создание оттока содержимого сальниковой сумки из организма.
Источник
Способ дренирования сальниковой сумки при панкреонекрозе
Изобретение относится к медицине, в частности к хирургии, может быть использовано при лечении панкреонекроза. Устанавливают трубчато-дренажную систему. Проводят при этом сквозное дренирование двумя параллельными трубками с множеством боковых отверстий. Дренаж проводят через левый поясничный разрез, забрюшинное пространство, брюшную полость, верхнебоковой трансмускулярный разрез передней брюшной стенки. Осуществляют проточное промывание через дренажи. Способ позволяет проводить эффективный лаваш всех отделов поджелудочной железы. 3 ил.
Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении панкреонекроза.
Известен способ дренирования сальниковой сумки при панкреонекрозах «слепыми» дренажами, введенными в сальниковую сумку через небольшие разрезы брюшной стенки в правом и левом подреберьях с проведением через них проточно-аспирационного дренирования (Савельев B.C. Руководство по неотложной хирургии органов брюшной полости. М.: Медицина, 1986, с. 366-369; Чернов В. Н. с соавт. К вопросу совершенствования дренирования и проточного промывания забрюшинного пространства при панкреонекрозе // Первый Московский Международный конгресс хирургов. Москва, 1995, с. 190 — 192.
Способ В.Н. Чернова с соавт. (1995) взят за прототип, поскольку имеются общие признаки с заявленным объектом: во время операции производится дренирование сальниковой сумки дренажами, введенными через отдельные разрезы в левом и правом подреберьях с проведением проточного промывания сальниковой сумки после операции.
Существенными недостатками прототипа являются: 1. Дренирование сальниковой сумки «слепыми» дренажами не позволяет изменять их положение в процессе лечения или менять их на трубки разных диаметров.
2. «Слепые» дренажи могут забиться отторгающимися секвестрами, фибрином и перестать адекватно функционировать.
3. «Слепые» дренажи не позволяют проводить эффективное проточное промывание сальниковой сумки на всех пораженных участков поджелудочной железы (ПЖ).
4. «Слепые» дренажи, введенные в сальниковую сумку на длительное время для проведения проточного промывания, увеличивают риск образования желудочно-кишечных свищей и кровотечения из поджелудочной железы вследствие возникновения от них пролежней.
Сущность заявленного способа состоит в проведении двух сквозных параллельных дренажных трубок с множеством боковых отверстий через левый поясничный разрез, забрюшинное пространство, сальниковую сумку, брюшную полость, правый верхнебоковой грансмускулярный разрез брюшной стенки наружу для осуществления по ним после операции проточного промывания.
Способ осуществляется следующим образом. Во время операции по поводу панкреонекроза производят вскрытие сальниковой сумки путем рассечения желудочно-ободочной связки. После ревизии поджелудочной железы и некрэктомии в левой поясничной области в проекции между передней и задней подмышечными линиями выполняют люмботомию 3 длиной 5 см с рассечением париетального листка брюшины (фиг. 1). Через этот разрез, забрюшинное пространство позади селезеночного угла ободочной кишки в сальниковую сумку снаружи вводят две полихлорвиниловые трубки диаметром 10-12 мм с множеством боковых отверстий, укладывая их параллельно по передней 1 и нижней 2 поверхности ПЖ от хвоста (А) до ее головки (Б). Дренажные трубки выводят через небольшой разрез в желудочно-ободочной связке вблизи печеночного угла ободочной кишки с выведением их через брюшную полость в правый верхнебоковой грансмускулярный разрез брюшной стенки длиной 4 см наружу и фиксируют концы дренажей к коже с обеих сторон, а целостность желудочно-ободочной связки восстанавливают отдельными узловыми швами. Дополнительно дренируют брюшную полость дренажными трубками 5, 6 и дренажами из перчаточной резины 9 (фиг.2). В случаях сочетания панкреонекроза с перитонитом из боковых трансмускулярных разрезов слева и справа производят дренирование боковых каналов брюшной полости 7, 8, правого подпеченночного, левого поддиафрагмального пространств, полости малого таза, брюшную полость ушивают (фиг.3). В послеоперационном периоде по «сквозным» дренажам, подключенным к активному аспиратору, проводят проточное промывание сальниковой сумки и забрюшинного пространства.
Способ применен при лечении больных с панкреонекрозом в Самарской областной клинической больницы им. М.И.Калинина.
Пример 1. Больной Г., 27 лет, и/б 12716, 19.07.96 г. оперирован в ЦРБ по поводу геморрагического панкреатита тела и хвоста ПЖ с дренированием сальниковой сумки через разрезы в правом и левом подреберьях, переведен в ОКБ. 22.07.96 г. произведена релапаротомия, некрэктомия из тела и хвоста ПЖ, вскрыта флегмона забрюшинного пространства. Операция завершена сквозным дренированием сальниковой сумки двумя трубками по описанному способу. В послеоперационном периоде проводилась интенсивная противовоспалительная и антибактериальная терапия, проточное промывание сальниковой сумки растворами антисептиков в течение 30 дней с последующим фракционным промыванием ее еще в течение 14 дней. Явления панкреатита были купированы, дренажи удалены, и 23.09.96 г. пациент выписан на амбулаторное лечение в удовлетворительном состоянии.
Пример 2. Больной К.,28 лет, и\б 48582 оперирован в экстренном порядке 23.11.97 г. по поводу торакоабдоминального ножевого ранения с повреждением диафрагмы и поджелудочной железы. 30.11.97 г. больной переведен в ОКБ в связи с ухудшением состояния. 3.12.97 г. Релапаротомия 1, некрэктомия из тела и хвоста ПЖ, дренирование сальниковой сумки двумя сквозными дренажами по описанному способу. 9.12.97 г. в связи с возникновением кровотечения из ложа ПЖ выполнена релапаротомия 2, во время которой установлено, что явления посттравматического панкреатита были купированы, а кровотечение обусловлено отхождением секвестра из тела ПЖ. В результате проведенного лечения с проточным промыванием сальниковой сумки по «сквозным» дренажам состояние больного нормализовалось, и 26.01.98 г. он был выписан на амбулаторное лечение в удовлетворительном состоянии.
Примененный способ дренирования сальниковой сумки при панкреонекрозах позволил улучшить результаты лечения больных и снизить летальность.
Таким образом, существенными достоинствами предложенного способа сквозною дренирования сальниковой сумки при панкреонекрозах по сравнению с прототипом являются: 1. Возможность смещения зонда по длине и его замена в процессе лечения на зонды большего или меньшего диаметров.
2. Дренирование сальниковой сумки сквозными дренажами уменьшает риск возникновения кровотечений из тканей поджелудочной железы и образования желудочно-кишечных свищей.
3. Сквозное дренирование сальниковой сумки при панкреонекрозах по описанному способу позволяет проводить эффективный лаваж всех отделов поджелудочной железы.
Способ дренирования сальниковой сумки при панкреонекрозе путем установки трубчато-дренажной системы, отличающийся тем, что, с целью обеспечения оптимального дренирования областей поджелудочной железы и забрюшинного пространства и получения возможности изменения положения дренажей и замены трубок, проводят сквозное дренирование двумя параллельными трубками с множеством боковых отверстий через левый поясничный разрез, забрюшинное пространство, брюшную полость, верхнебоковой трансмускулярный разрез передней брюшной стенки с последующим проточным промыванием через них.
Источник