Аппендэктомия способы обработки культи червеобразного отростка
а) Показания для аппендэктомии:
— Плановые/абсолютные показания: клинически несомненная болезненность в правом нижнем отделе живота, воспроизводимая в сомнительных случаях при осмотре через короткие промежутки времени (то есть, каждые несколько часов).
— Противопоказания: нет.
— Альтернативные вмешательства: лапароскопическая операция.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, лабораторные исследования и гинекологическое обследование носят дополнительный характер и служат, главным образом, для исключения других заболеваний.
в) Специфические риски, информированное согласие пациента:
— Лапаротомия — единственно верная операция, чтобы доказать или исключить острый аппендицит при наличии соответствующих симптомов
— Несостоятельность культи червеобразного отростка (менее 2% случаев) с формированием свища или перитонитом
— Наличие болезни Крона или дивертикула Меккеля
— Формирование абсцесса (внутрибрюшной, менее 5% случаев)
— Кишечная непроходимость от спаечного тяжа (менее 4% случаев)
— Повреждение подвздошно-пахового нерва
— Раневая инфекция (до 30% в случае флегмонозного гнойного воспаления)
— Летальность от 0,2% (неосложненный аппендицит) до 10% случаев (перфорация, перитонит)
г) Обезболивание. Общее обезболивание (интубация) (в развитых странах), местная анестезия (в странах третьего мира).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при аппендиците. Классический разрез по Мак-Бернею, трансректальный или околосрединный доступ, иногда также нижнесрединная лапаротомия.
ж) Этапы операции:
— Доступ
— Рассечение апоневроза наружной косой мышцы
— Разделение мышцы
— Разрез брюшины
— Мобилизация купола слепой кишки
— Выведение купола слепой кишки в рану
— Анатомия червеобразного отростка
— Скелетизация червеобразного отростка
— Раздавливание основания отростка
— Перевязка и удаление — Погружение культи отростка
— Шов брюшины
— Шов мышцы
— Шов апоневроза наружной косой мышцы
— Ретроцекальное расположение отростка
— Отводящие швы
— Антеградная аппендэктомия
— Мобилизация восходящей ободочной кишки
— Выведение ретроцекального отростка вперед
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Диагноз — клинический; отрицательные данные ультразвукового исследования и нормальные лабораторные показатели не исключают острого аппендицита!
— У очень молодых, очень старых пациентов и людей с выраженным ожирением симптомы часто стерты, даже при обширном воспалении.
— Всегда выполняйте разрез ниже линии, соединяющей две передневерхние ости подвздошных костей.
— Немного наклонный разрез обеспечивает лучшую экспозицию в случаях атипичного расположения отростка путем продления разреза криволинейным образом латерально и краниально, с соответствующим разделением внутренней косой мышцы; также возможно медиальное продление разреза с включением влагалища прямой мышцы.
— Ход подвздошно-пахового нерва — по внутренней косой мышце.
— Положение червеобразного отростка чрезвычайно изменчиво; симптомы часто стерты, особенно при ретроцекальном расположении.
— Тении — ориентиры для поиска червеобразного отростка.
— В сомнительных случаях, особенно у женщин, желательно начинать с лапароскопии и только затем выполнять лапароскопическую аппендэктомию.
— Невоспаленный отросток потребует дальнейшей ревизии брюшной полости: брыжеечные лимфатические узлы, терминальный отдел подвздошной кишки, дивертикул Меккеля, яичники и маточные трубы.
— При гангренозном аппендиците кисетный шов должен быть наложен на интактную стену толстой кишки.
— В случаях, когда червеобразный отросток распался в полости абсцесса и не определяется, а также при значительном воспалении стенки толстой кишки достаточно интенсивного дренирования области абсцесса.
— Если стенка толстой кишки очень отечна, будет достаточно простой перевязки культи отростка без ее инвертирования кисетным швом.
— После аппендэктомии при флегмонозном или гангренозном червеобразном отростке, исследование тонкой кишки не предпринимается из-за риска распространения бактерий по брюшной полости.
и) Меры при специфических осложнениях. Абсцесс: повторная операция и адекватный дренаж, возможно пальцевое определение положения абсцесса в кармане Дугласа с последующим трансректальным дренированием.
к) Послеоперационный уход после удаления аппендикса:
— Медицинский уход: удалите назогастральный зонд на 1-й день; антибиотикотерапия, начатая интраоперационно при перфоративном аппендиците, должна быть продолжена. Удалите дренаж на 2-4 день.
— Возобновление питания: разрешите небольшие глотки жидкости вечером 1-го дня, твердая пища — со 2-3-го дня.
— Функция кишечника: возможны клизмы небольшого объема или пероральный прием легкого слабительного средства.
— Активизация: сразу же.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника операции при аппендиците:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы
3. Разделение мышцы
4. Разрез брюшины
5. Мобилизация купола слепой кишки
6. Выведение купола слепой кишки в рану
7. Анатомия червеобразного отростка
8. Скелетизация червеобразного отростка
9. Раздавливание основания отростка
10. Перевязка и удаление
11. Погружение культи отростка
12. Шов брюшины
13. Шов мышцы
14. Шов апоневроза наружной косой мышцы
15. Ретроцекальное расположение отростка
16. Отводящие швы
17. Антеградная аппендэктомия
18. Мобилизация восходящей ободочной кишки
19. Выведение ретроцекального отростка вперед
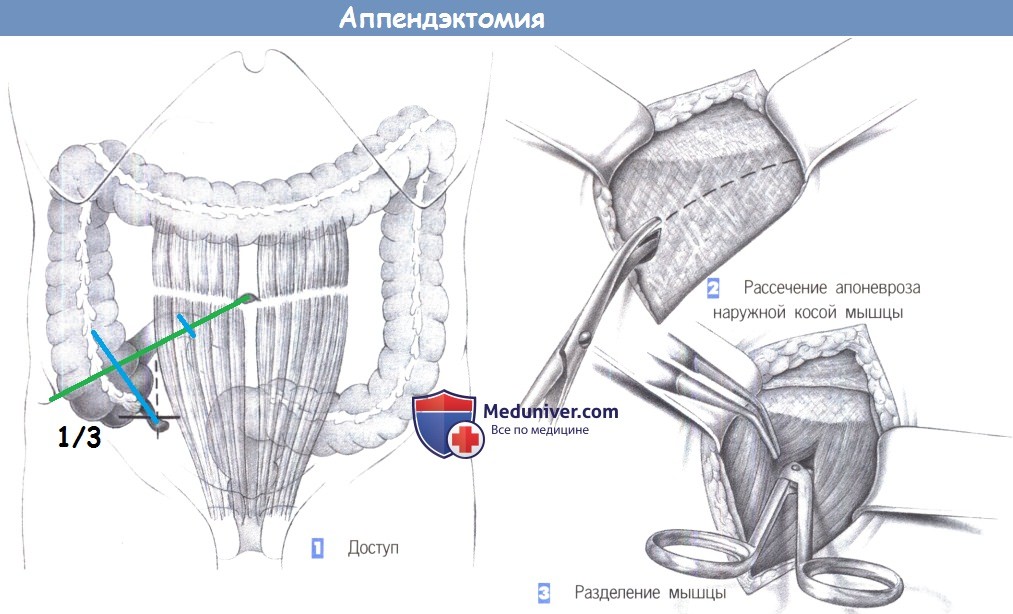
1. Доступ. Выполняется горизонтальный разрез кожи по направлению кожных линий, немного выше линии оволосения над лоном. Линия разреза должна проходить ниже линии, соединяющей передневерхнюю подвздошную ость и пупок. Альтернативный околосрединный разрез дает плохой косметический результат.
2. Рассечение апоневроза наружной косой мышцы. После рассечения кожи, подкожного слоя и подкожной фасции Скарпа, выделяется апоневроз наружной косой мышцы. Он рассекается в направлении от латерокраниального до медиокаудального, по ходу волокон. (На иллюстрации операционное поле показано так, как его видит хирург: слева — верх, справа — низ).
3. Разделение мышцы. Определяются и тупо разделяются ножницами и зажимом внутренняя косая и поперечная мышцы. Обратите должное внимание на промежуточный слой между мышцами, который особенно выражен с латеральной стороны. Мышцы разводятся двумя крючками Ру.
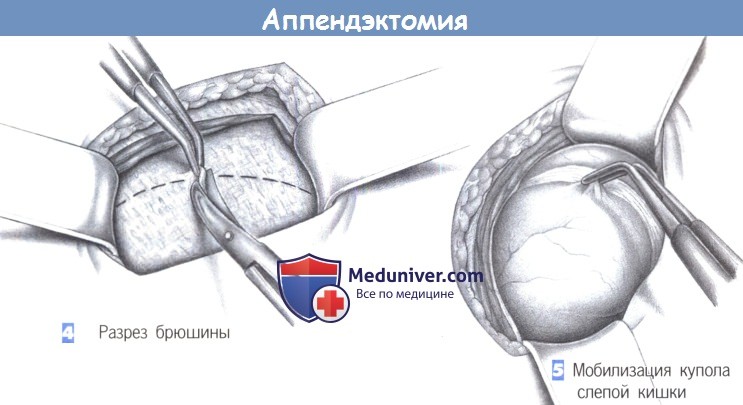
4. Разрез брюшины. После разведения мышц крючками обнажаются поперечная фасция и брюшина. Они рассекаются между зажимами; разрез наклонен к вертикальной оси.
5. Мобилизация купола слепой кишки. После вскрытия брюшины обнаруживается купол слепой кишки, и слепая кишка мобилизуется. Осторожная тракция пинцетом (предупреждение: опасайтесь раздавливания стенки кишки) позволяет обнаружить основание червеобразного отростка.
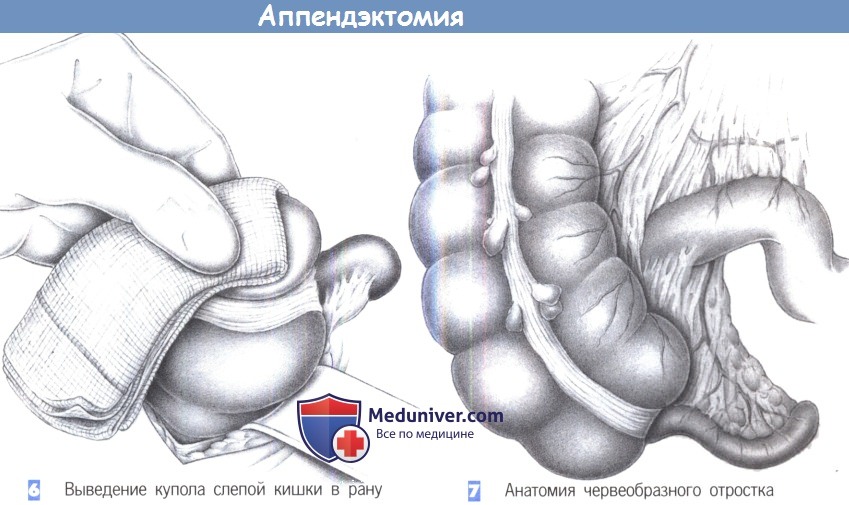
6. Выведение купола слепой кишки в рану. После точной идентификации слепая кишка захватывается через влажную салфетку и выводится вперед в рану. Кишка постепенно поднимается вперед путем попеременной тракции в краниальном и каудальном направлении.
7. Анатомия червеобразного отростка. Червеобразный отросток находится на продолжении taenia libera (передней тении). Брыжеечка червеобразного отростка идет позади подвздошной кишки, поверх краевой аркады подвздошно-ободочной артерии. Поэтому скелетизация брыже-ечки червеобразного отростка проводится по задней поверхности подвздошной кишки.
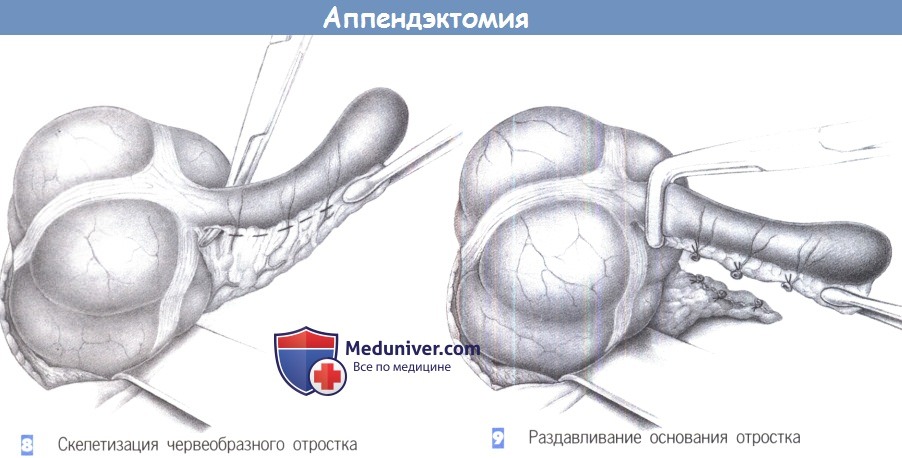
8. Скелетизация червеобразного отростка. После того, как купол слепой кишки полностью выведен в рану, брыжеечка червеобразного отростка захватывается зажимом Пеана. Последовательная скелетизация аппендикса начинается с помощью зажимов Оверхольта близко к стенке кишки. Прилегающая артерия должна быть точно идентифицирована и лигирована.
9. Раздавливание основания отростка. После полной скелетизации отростка его основание раздавливается зажимом. Это раздавливание необходимо для разрушения слизистой оболочки и профилактики последующего формирования мукоцеле. Однако на основании опыта, полученного при лапароскопической аппендэктомии, этот маневр едва ли имеет какое-либо рациональное оправдание. Хотя лигатура, накладываемая на раздавленное место, имеет меньший шанс прорезаться сквозь отросток, отечный вследствие воспаления.
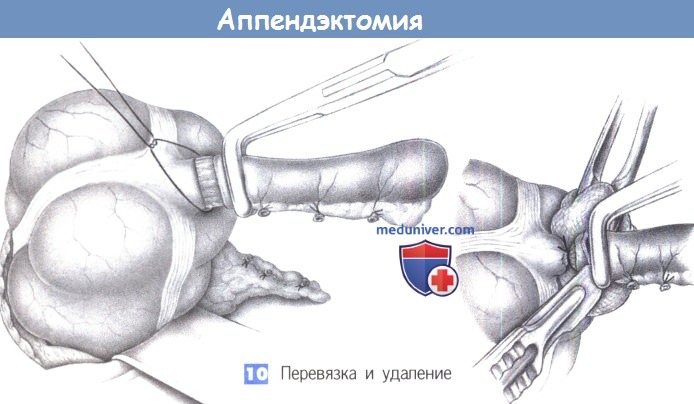
10. Перевязка и удаление. Отросток перевязывается в месте раздавливания и пересекается на тупфере скальпелем на 0,5 см дистальнее места раздавливания. Скальпель, тупфер и отросток теперь загрязнены содержимым кишки и по правилам асептики должны быть отданы операционной сестре для отдельной утилизации.
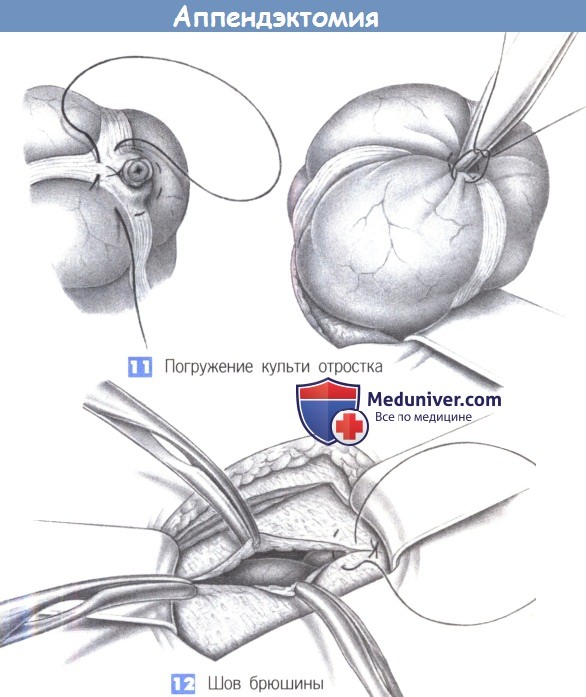
11. Погружение культи отростка. Культя отростка вворачивается в слепую кишку кисетным швом с помощью пинцета. До этого культя обрабатывается дезинфицирующим раствором.
12. Шов брюшины. Края брюшины обозначаются четырьмя зажимами Микулича, и брюшина сводится непрерывным рассасывающимся швом (2-0 PGA).
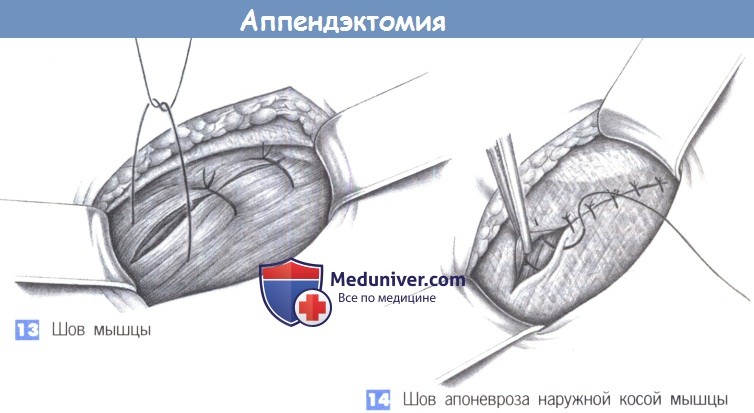
13. Швов мышцы. Закрытие поперечной и внутренней косой мышцы достигается глубокими отдельными швами (2-0 PGA).
14. Шов апоневроза наружной косой мышцы. Апоневроз наружной косой мышцы может быть восстановлен непрерывным швом (2-0 PGA) или, при выраженном воспалении, отдельными швами.
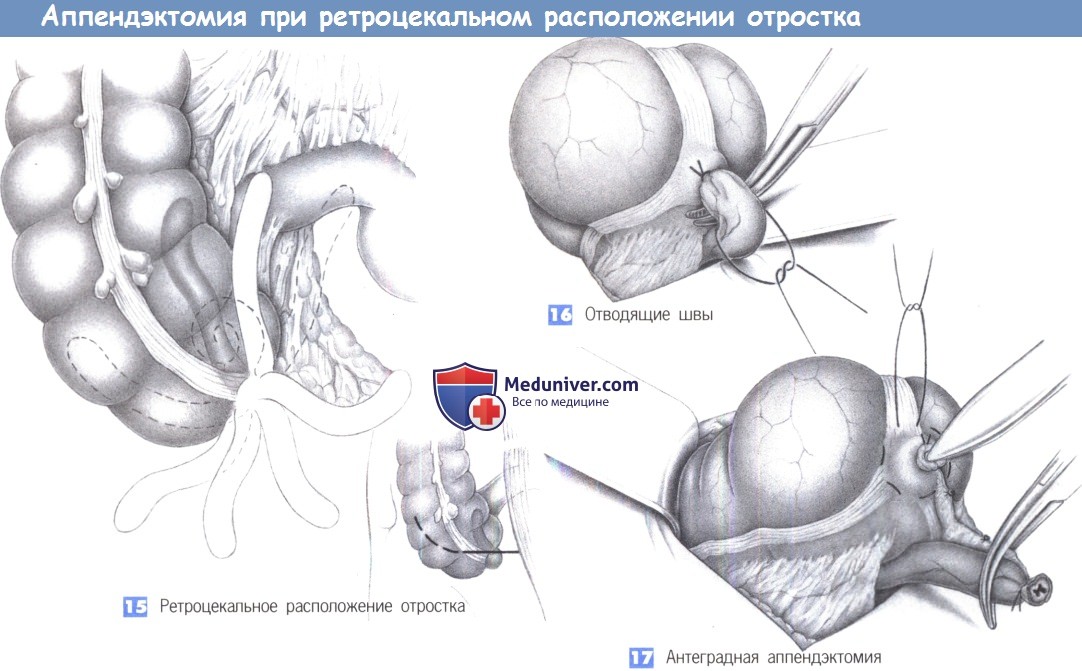
15. Ретроцекальное расположение отростка. Из многочисленных вариаций расположения отростка более всего распространено его ретроцекальное положение, что иногда затрудняет операцию. Для получения лучшего обзора возможно расширение нижней поперечной лапаротомии в медиальном или латеральном направлении до полной правой поперечной нижней лапаротомии.
16. Отводящие швы. Если отросток настолько припаян к забрюшинному пространству, что невозможно вывести его вперед, отведение слепой кишки латерально иногда позволяет расположить ложе отростка таким образом, чтобы его можно было удалить под визуальным контролем. Однако зачастую это невозможно и отросток приходится удалять антеградным способом. С этой целью на аппендикс рекомендуется последовательно наложить несколько швов-держалок («отводящие швы») для его поэтапной мобилизации с шагом в 1-2 см.
17. Антеградная аппендэктомия. После рассечения отростка его культя перевязывается и вворачивается кисетным швом. Следующая стадия — пошаговая мобилизация и отсечение отростка вместе с его брыжейкой. Нужно быть внимательным, чтобы извлечь отросток целиком.
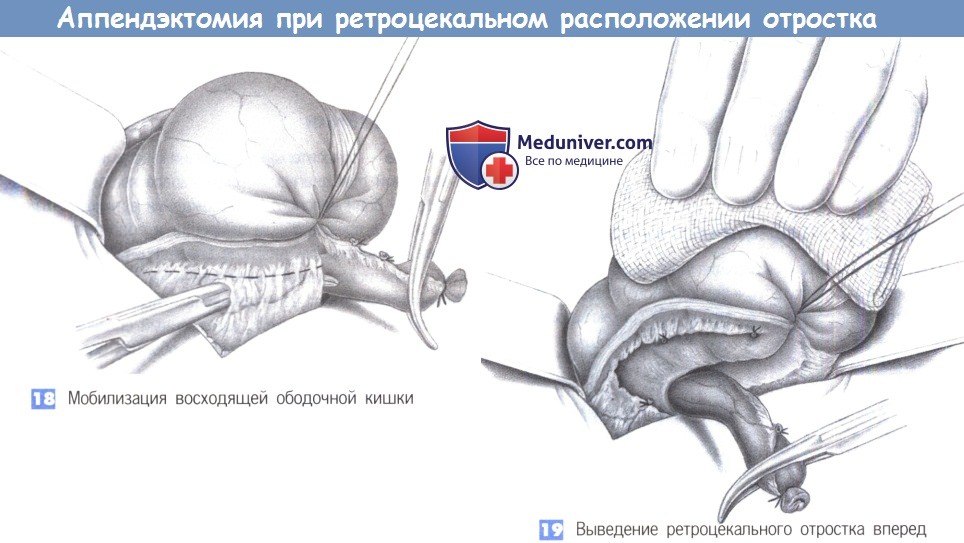
18. Мобилизация восходящей ободочной кишки. При длинном отростке и его выраженной ретроцекальной фиксации иногда приходится освобождать восходящую ободочную кишку от ее прикреплений и смещать ее медиально. Боковые сращения обычно не содержат сосудов, однако при необходимости должны быть наложены зажимы.
19. Выведение ретроцекального отростка вперед. После полной мобилизации купола слепой кишки становится возможна мобилизация отростка под контролем зрения. Этот маневр необходимо выполнять с осторожностью, так как отросток может быть расположен в непосредственной близости от правого мочеточника и двенадцатиперстной кишки.
Учебное видео по технике аппендэктомии (удалению червеобразного отростка)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Аппендэктомия способы обработки культи червеобразного отростка
Острый аппендицит является самым частым заболеванием в структуре острой хирургической патологии органов брюшной полости, на его долю приходится свыше 50 % ургентных хирургических заболеваний [4, 5].
Широкое развитие лапароскопической хирургии и, в частности, внедрение в поседневную практику лапароскопической аппендэктомии позволило значительно улучшить результаты хирургического лечения острого аппендицита [1, 4, 5, 6]. Однако частота развития гнойно-септических осложнений после данного вида операций не имеет тенденции к снижению и соответствует 2–5,8 % [2, 3, 6, 7], что связано с отсутствием стандартизированного комплексного алгоритма по профилактике такого рода осложнений.
Поэтому разработка такого алгоритма, основанного на рациональном применении антибактериальных препаратов, а также совершенствовании методик обработки культи червеобразного отростка и санации брюшной полости является актуальной задачей современной лапароскопической хирургии [2, 8].
Целью нашего исследования является разработка комплекса мероприятий, позволяющих снизить частоту гнойно-септических осложнений и улучшить результаты хирургического лечения больных острым деструктивным аппендицитом.
Материалы и методы исследования
В ходе проводимого на кафедре хирургических болезней ФПК и ППС РостГМУ эксперимента на животных (лабораторных крысах) нами определена эффективность обработки культи слепой кишки различными способами.
Для оценки качества регенерации культи слепой кишки после проведения ее обработки с применением методик обработки, основанных на использовании монополярного эндоскопического коагуляционного крючка, аппарата Liga Sure и аппарата Ultracision harmonic scalpel, проводились гистологические исследования материала от трех групп экспериментальных животных. Так, в I группе производилась коагуляция слизистой культи электрокоагулятором, во II группе использовался аппарат LigaSure и в III группе использовался аппарат Ultracision Harmonic Scalpel.
Забор материала проведен от 60 крыс. В том числе от 15 крыс каждой группы в сроки 3, 7, 14, 21 сутки (по 3 крысы на срок).
Для гистологического исследования кусочки биотопов фиксировались в 10 % растворе нейтрального формалина, проводились через спирты возрастающей концентрации. Парафиновые срезы окрашивались гематоксилин-эозином, на коллагеновые волокна по ван Гизону и по Маллори ставились ШИК-реакции на гликопротеины.
При разработке предлагаемого интраоперационного алгоритма мер направленных на профилактику гнойно-септических осложнений, кроме выбора способа обработки культи червеобразного отростка учитывались еще и физиологические особенности брюшины, выстилающей органы брюшной полости, связанные со способность к резорбции жидкости. В связи с чем, нами предложена форма мелкодисперсного лекарственного аэрозоля, поскольку малый диаметр частиц его способствует лучшей диффузии антибактериального препарата через «барьер», образуемый брюшиной, и способствует увеличению концентрации антибактериального препарата, используемого также системно.
Нами разработано устройство (патент РФ на полезную модель № 122580 от 10.12.2012 г.), позволяющее осуществлять санацию брюшной полости по оригинальной методике.
Клинический раздел работы, выполненный на базах кафедры хирургических болезней ФПК и ППС (хирургическое отделение городской больницы № 6 г. Ростова-на-Дону и хирургическое отделение клиники Ростовского государственного медицинского университета), основывался на изучении результатов лечения двух сопоставимых групп.
В первую – контрольную группу клинических наблюдений включен 151 пациент с острым деструктивным аппендицитом, которым проводилась профилактика гнойно-септических осложнений, заключающаяся в назначении антибактериального препарата, относящегося к группе цефалоспоринов 3-й генерации в комбинации с метранидазолом за 30 минут до операции и промывании брюшной полости раствором фурациллина интраоперационно.
Вторую группу наблюдений составили 143 больных острым деструктивным аппендицитом, которым проводилась профилактика гнойно-септических осложнений по оригинальной методике, основанной как на системном применении антибактериальных препаратов, так и местном повышении их концентрации путем мелкодисперсной локальной дозированной обработки брюшной полости в очаге воспаления.
Каждая группа больных разделялась ещё на 3 подгруппы в зависимости от способа обработки культи червеобразного отростка. Подгруппа А – применение монополярного эндоскопического крючка, подгруппа В – применение аппарата Liga Sure, подгруппа С – применение аппарата Ultracision Harmonic Scalpel.
После использования полного комплекса неинвазивных методик исследования больным выполнялась диагностическая лапароскопия, в ходе которой окончательно определялся объем оперативного вмешательства.
Результаты исследования и их обсуждение
В ходе экспериментального исследования было установлено, что заживление стенки слепой кишки после резекции лигированного «купола» ее идет во всех группах путем фиброплазии, но быстрее и надежнее после воздействия Ultracision Harmonic Scalpel, что документируется:
1) герметизацией повреждения стенки слепой кишки коагулятом;
2) меньшим (в сравнении с другими группами) и стабильным размером коагулята и, следовательно, меньшей площадью поврежденной ткани с меньшей воспалительной реакцией и более активной регенерацией (закрытие дефекта новообразованной молодой соединительной тканью через 7 суток);
3) отсутствием тромбоза перифокальных сосудов с ограничением зоны повреждения и созданием лучших условий для более активной регенерации;
4) ранним формированием, созреванием и эпителизацией молодой соединительной ткани;
5) стимуляцией коллагенобразующей функции фибробластов с формированием более прочной новообразованной соединительной ткани.
В ходе клинического исследования результатов лечения обеих групп больных были изучены лабораторные показатели. Установлено, что после оперативного лечения с применением оригинальной запатентованной методики профилактики гнойно-септических осложнений во II группе отмечается более выраженное снижение лейкоцитоза вне зависимости от способа обработки культи аппендикса.
Средние значения уровня лейкоцитов при различных способах обработки культи червеобразного отростка в обеих клинических группах
Источник





